Lượng giá gì?
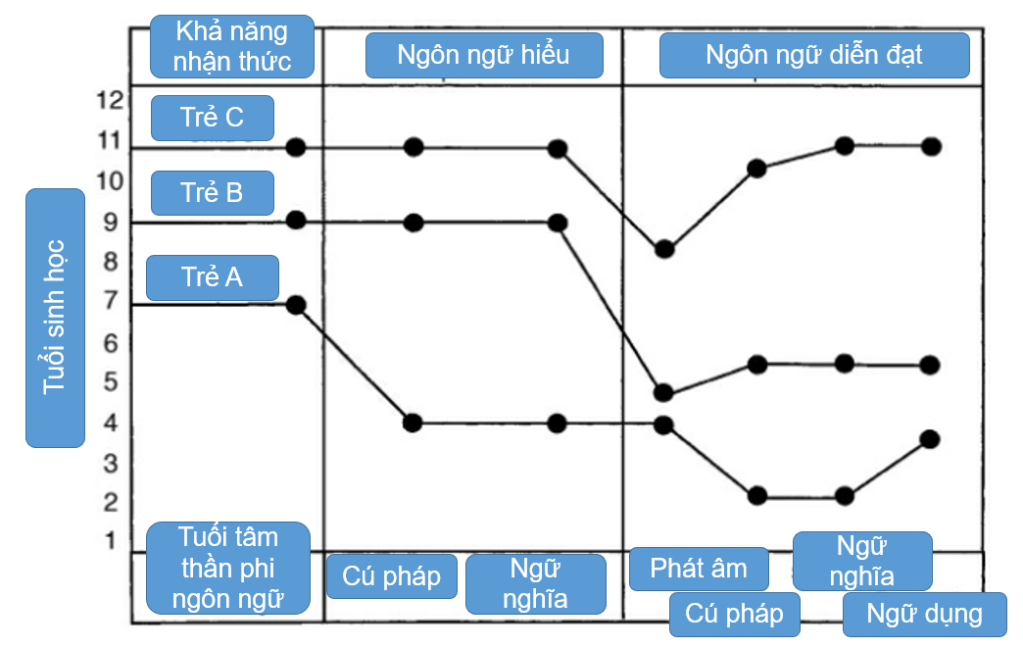
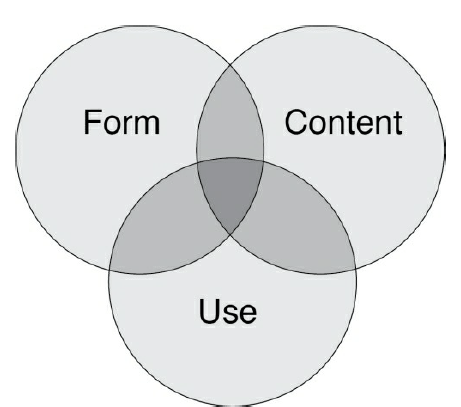
Câu trả lời cho câu hỏi “Chúng ta sẽ đánh giá cái gì?” có vẻ đơn giản. Chúng ta đánh giá ngôn ngữ. Nhưng có nhiều phức tạp hơn thế. Chúng ta muốn đảm bảo rằng các đánh giá của chúng ta bao gồm các thước đo về hình thức, nội dung và sử dụng ngôn ngữ (Bloom và Lahey, 1978; Lahey, 1988). Chúng tôi cũng muốn xem xét các lĩnh vực ngôn ngữ này theo ít nhất hai phương thức khác nhau: hiểu và diễn đạt. Trong ngôn ngữ phát triển điển hình, khả năng hiểu và diễn đạt phát triển song song, nhưng đôi khi chúng có thể tách rời nhau trong DLD. Do đó, chúng ta không thể đưa ra giả định về cái này trên cơ sở cái kia.
Một khi chúng ta xác định rằng trẻ gặp khó khăn về ngôn ngữ, chúng ta cần đánh giá các khía cạnh phát triển khác có thể ảnh hưởng đến chức năng ngôn ngữ hoặc có thể cần được xem xét khi lập kế hoạch can thiệp. Những lĩnh vực liên quan này bao gồm, ở mức tối thiểu, thính giác, chức năng vận động miệng, khả năng nhận thức chung và chức năng xã hội. Chúng ta hãy lần lượt xem xét các thành phần đánh giá này.
Miền ngôn ngữ: Hình thức, nội dung và cách sử dụng
Đánh giá lý tưởng nên bao gồm từng lĩnh vực ngôn ngữ này, bao gồm cả hiểu và diễn đạt:
• Hình thức (cú pháp, hình thái học, âm vị học): các dấu hiệu không được phát âm của từ; các thành phần câu cơ bản, chẳng hạn như các cụm danh từ, động từ, giới từ và trạng ngữ; và các loại câu, chẳng hạn như phủ định, nghi vấn, mệnh đề được nhúng và cách diễn đạt liên tục.
Hình thức cũng bao gồm khả năng tạo ra âm thanh chính xác, tính nhất quán của việc tạo ra âm thanh và việc sử dụng các quy trình đơn giản hóa âm vị học.
• Nội dung (ngữ nghĩa): kiến thức về từ vựng, khả năng diễn đạt và hiểu các khái niệm về các đối tượng và sự kiện, việc sử dụng và hiểu các quan hệ ngữ nghĩa giữa các đối tượng và sự kiện này, đồng thời hiểu được sự mơ hồ từ vựng và nhiều nghĩa (ví dụ: “lạnh” có thể đề cập đến nhiệt độ, bệnh tật hoặc phẩm chất cá nhân).
• Sử dụng (ngữ dụng): phạm vi chức năng giao tiếp (lý do nói chuyện), tần suất giao tiếp, kỹ năng diễn ngôn (chuyển lượt, duy trì và thay đổi chủ đề, yêu cầu làm rõ), sự linh hoạt trong việc sửa đổi ngôn ngữ cho những người nghe và các tình huống xã hội khác nhau , và khả năng truyền đạt một câu chuyện mạch lạc và đầy đủ thông tin.
Nghe có vẻ giống như một yêu cầu cao? Đúng thế. Câu trả lời đầu tiên của bạn có thể là, “Không thể làm được tất cả những điều đó!” Nhưng đừng hoảng sợ. Hãy nhớ rằng không phải mọi khía cạnh của ngôn ngữ đều cần được đánh giá bằng cách sử dụng một thước đo tiêu chuẩn hóa. Test tiêu chuẩn hóa có thể được sử dụng đơn giản để xác định rằng ngôn ngữ của trẻ bị thiếu hụt so với các bạn cùng tuổi. Điều này có thể dễ dàng được thực hiện trong một phiên kiểm tra kéo dài 2 giờ, sử dụng thông tin giới thiệu và bệnh sử để chọn các lĩnh vực ngôn ngữ quan trọng nhất để đánh giá, bằng các biện pháp tiêu chuẩn hóa. Và trong các lĩnh vực ngôn ngữ được chọn để đánh giá này, điều quan trọng là phải thiết lập mức độ diễn đạt và hiểu của trẻ trong từng lĩnh vực.
Các phương thức của ngôn ngữ: Thông hiểu và diễn đạt
Thông hiểu
Khi đánh giá khả năng hiểu ngôn ngữ, điều quan trọng cần lưu ý là khả năng hiểu ngôn ngữ của trẻ có thể thay đổi tùy thuộc vào ngữ cảnh mà ngôn ngữ đó được sử dụng (Pindzola và cộng sự, 2016). Chapman (1978), Miller và Paul (1995), và Milosky và Skarakis-Doyle (2006) đã thảo luận về sự khác biệt giữa thành tích của trẻ em đối với các nhiệm vụ hiểu được ngữ cảnh hóa, với sự hiện diện của các thói quen quen thuộc và các tín hiệu phi ngôn ngữ, và những thứ được phi văn bản hóa, hoặc không quen thuộc và chỉ được hỗ trợ bởi chính ngôn ngữ. Họ chỉ ra rằng trẻ em hoạt động khá khác nhau về khả năng hiểu của chúng trong hai môi trường này. Ví dụ, một đứa trẻ bị DLD có thể làm theo một hướng dẫn bằng lời nói gồm ba phần, chẳng hạn như “cất sách vở, lấy áo khoác và xếp hàng cạnh cửa” trong lớp học, vì chúng có thể quan sát bạn bè của mình làm như thế nào, và làm theo hành động của chúng. Cũng chính đứa trẻ đó có thể gặp khó khăn khi làm theo một hướng dẫn tương tự trong ngữ cảnh phi văn bản, chẳng hạn như trong một bài kiểm tra tiêu chuẩn hóa (ví dụ: “chạm vào quả bóng, sau đó chạm vào ngôi sao trước khi bạn chạm vào ngôi nhà”). Các bài kiểm tra tiêu chuẩn đo lường khả năng hiểu ngôn ngữ được phi văn bản hóa và phản ánh khả năng ngôn ngữ của trẻ trong những hoàn cảnh khó khăn nhất. Đây là một phương pháp hỗ trợ cho bài kiểm tra khả năng hiểu chính thức, có thể hữu ích để đánh giá phản ứng của trẻ trong các tình huống quen thuộc hơn, theo ngữ cảnh hơn. Miller và Paul (1995) đã đề xuất kết hợp đánh giá khả năng hiểu truyền thống với đánh giá khả năng hiểu ngôn ngữ trong các môi trường tự nhiên hơn với các hỗ trợ phi ngôn ngữ, chẳng hạn như cử chỉ, ánh mắt và các dấu hiệu ngữ cảnh khác. So sánh hiệu suất trong hai thiết lập bối cảnh này này có thể tạo ra bức tranh đầy đủ hơn về sự hiểu biết của trẻ.
Bất kể hình thức đánh giá nào, điều quan trọng là phải nhớ rằng sự hiểu biết, như Miller và Paul (1995) đã nói, là một sự kiện riêng tư, một cái gì đó xảy ra trong tâm trí của đứa trẻ. Chúng ta chỉ có thể đưa ra suy luận về khả năng hiểu của trẻ dựa trên các phản ứng hành vi đối với các câu hỏi và thăm dò của chúng ta. Nếu một đứa trẻ phản ứng như mong đợi, chúng tôi có thể suy ra rằng chúng đã hiểu cấu trúc mà chúng ta đang đánh giá, nhưng điều quan trọng cần nhớ là đứa trẻ cũng có thể chỉ hành động theo ý mình, không phụ thuộc vào hướng dẫn của chúng ta. Nếu trẻ đưa ra phản hồi không chính xác, chúng ta không thể chắc chắn rằng chúng chưa hiểu chúng ta; trẻ em có thể không hiểu một mục nào đó vì nhiều lý do khác nhau. Ví dụ, trẻ có thể đã quên hướng dẫn bằng lời nói, trẻ có thể không chú ý đến những gì chúng ta nói, trẻ có thể không nghe được những gì đang được nói, hoặc trẻ có thể chọn không tuân theo đánh giá của chúng ta. Do đó, chúng ta cần hiểu các nhu cầu bổ sung của các bài lượng giá ngôn ngữ khác nhau và lựa chọn các biện pháp của chúng ta một cách khôn ngoan để các suy luận của chúng ta về khả năng hiểu có giá trị nhất có thể. Chúng ta sẽ nói thêm về điều này sau trong chương này.
Diễn đạt
Không giống như lượng giá khả năng hiểu, lượng giá diễn đạt ngôn ngữ cho phép chúng ta tiếp cận trực tiếp với cách trẻ thể hiện bản thân bằng ngôn ngữ. Các bài kiểm tra yêu cầu trẻ lặp lại các câu có độ dài và độ phức tạp ngày càng cao có thể là dấu hiệu rất nhạy cảm của sự suy giảm ngôn ngữ (Conti-Ramsden, Botting, & Faraher, 2001). Nhưng cũng giống như việc trẻ em thực hiện khác nhau trong các bài kiểm tra khả năng hiểu trong các ngữ cảnh khác nhau, chúng cũng có thể diễn đạt ngôn ngữ khác nhau trong các ngữ cảnh khác nhau. Do đó, chúng ta cần đảm bảo rằng ngoài các test tiêu chuẩn của mình, chúng ta lấy mẫu lời nói tự phát trong môi trường tự nhiên để xác định các mục tiêu hợp lý về mặt chức năng và sinh thái để can thiệp.
Lượng giá các lĩnh vực liên quan
Có vẻ công việc lượng giá chức năng ngôn ngữ đã rất đồ sộ, nhưng vẫn không phải là toàn bộ nhiệm vụ của việc tiến hành lượng giá. Ngoài việc phân tích tất cả các khía cạnh trên của ngôn ngữ, việc lượng giá kỹ lưỡng cũng đi kèm việc xem xét các lĩnh vực liên quan có liên hệ đến chức năng giao tiếp của trẻ. SLP có thể không thu thập tất cả thông tin này một mình. Trong một nhóm đa ngành, các chuyên gia khác có thể cung cấp một số dữ liệu cần thiết. Nhưng ngay cả khi việc lượng giá được coi là một cuộc đánh giá ngôn ngữ được giới hạn trong phạm vi nhất định, thì vẫn cần phải lấy thông tin lĩnh vực liên quan này. Sau khi hoàn thành phần lời nói, ngôn ngữ và giao tiếp của lượng giá, SLP có thể cần yêu cầu thêm thông tin từ các chuyên gia khác. Điều này có thể được thực hiện bằng cách giới thiệu trẻ đi thăm khám chuyên khoa thêm.
Thính giác.
Không có lượng giá ngôn ngữ nào hoàn thành nếu không có cuộc kiểm tra về tình trạng thính giác của đứa trẻ. Nhiều SLP sàng lọc trẻ khiếm thính bằng cách sử dụng các máy đo thính lực nhỏ, cầm tay được thiết kế đặc biệt cho mục đích này. Trong môi trường trường học, y tá của trường có thể chịu trách nhiệm thực hiện các cuộc kiểm tra thính giác, hoặc thông tin này có thể đến từ hồ sơ y tế. ASHA đã đưa ra các hướng dẫn cho việc sàng lọc này. Gần đây hơn, Otoacoustic Emissions Test [Thử nghiệm cho biết các tế bào lông ngoài ốc tai có hoạt động bình thường hay không] đã được giới thiệu như một phương pháp sàng lọc. Những trẻ không đạt một trong hai cuộc kiểm tra này cần được chuyển đến bác sĩ thính học để đánh giá thính lực toàn diện.
Lượng giá vận động miệng.
Một lĩnh vực khác cần được đánh giá đối với bất kỳ trẻ bị rối loạn ngôn ngữ nào là tính toàn vẹn của hệ thống vận động miệng. Bất cứ khi nào một đứa trẻ gặp khó khăn trong việc diễn đạt bằng ngôn ngữ nói, điều bắt buộc là phải xác định xem có những rào cản thực thể nào đối với ngôn ngữ diễn đạt hay không.
Đánh giá hệ thống vận động lời nói bao gồm kiểm tra tính đối xứng của khuôn mặt; răng; cấu trúc và chức năng của môi, lưỡi, hàm, và hầu; và các chức năng hô hấp, thanh âm và cộng hưởng khi chúng được sử dụng cho lời nói. MacRoy-Higgins và Galletta (2014) và Shipley và McAfee (2016) cung cấp một số hướng dẫn trong việc diễn giải bài kiểm tra miệng-mặt. McCauley và Strand (2008) cung cấp một đánh giá về các biện pháp tiêu chuẩn hóa để lượng giá các chức năng vận động miệng. Các xếp hạng tổng thể sẽ được thực hiện là:
• Bình thường
• Độ lệch nhẹ; có lẽ không có tác dụng bất lợi cho lời nói
• Độ lệch vừa phải; có thể ảnh hưởng đến lời nói, đặc biệt nếu các cấu trúc khác cũng lệch lạc
• Độ lệch lớn; đủ để can thiệp vào việc tạo ra giọng nói bình thường, cần sửa đổi cấu trúc
Để ngăn ngừa sự lây nhiễm, nhà lâm sàng phải luôn rửa tay kỹ lưỡng bằng xà phòng và nước, và họ nên đeo găng tay phẫu thuật cho thủ thuật khám này. Cần rửa tay lại khi tháo găng tay.
1)Khám ngoài mặt và đầu.
Khuôn mặt có thể được kiểm tra từ một cái nhìn chính diện để xác định sự thẳng hàng; khoảng cách của các mắt; tỷ lệ của khuôn mặt; và tính đối xứng của mũi, nhân trung, và vành môi. Nhà lâm sàng có thể quan sát xem môi có ngậm kín khi nghỉ không, liệu chúng có co đối xứng khi bệnh nhân mỉm cười hay tạo ra âm / i / hay không và liệu chúng có co đối xứng khi họ tạo ra / u / hay không.
Quan sát khuôn mặt khi nhìn chếch hoặc nghiêng, nhà lâm sàng sẽ kiểm tra lại sự liên kết của các đặc điểm trên khuôn mặt. Việc quan sát này có thể được thực hiện trên khách hàng ở mọi lứa tuổi, kể cả trẻ sơ sinh.
Có thể quan sát tính toàn vẹn về chức năng của cơ mặt bằng cách yêu cầu khách hàng nhướng mày, nhắm mí mắt khi có lực cản của ngón tay nhà lâm sàng đang giữ chúng mở ra [nghiệm pháp đối kháng], khi mỉm cười và cau mày. Có thể quan sát tư thế nghỉ ngơi của khuôn mặt có cân xứng không. Chuyển động và tỷ lệ của các nét mặt có thể được đánh giá. Trẻ được 24 tháng tuổi là nhỏ nhất khi thực hiện các lượng giá này. Tuy nhiên, ngay cả một đứa trẻ 2 hoặc 3 tuổi cũng có thể gặp khó khăn với một số hoạt động như vậy. Trẻ nhỏ có thể sẽ cần bắt chước những chuyển động này hơn là tạo ra chúng theo yêu cầu bằng lời nói. Yêu cầu cha hoặc mẹ của đứa trẻ bắt chước nhà lâm sàng trước, rồi sau đó yêu cầu đứa trẻ làm như vậy, có thể hữu ích. Đề nghị trẻ giả làm chú hề làm mặt hài hước có thể hữu ích; vì vậy có thể sử dụng một chiếc gương để đứa trẻ có thể nhìn thấy những khuôn mặt vui nhộn được tạo ra. Vẽ mặt cũng có thể tạo điều kiện thuận lợi cho việc đánh giá này, nhưng hãy kiểm tra với phụ huynh trước.
2) Kiểm tra trong miệng.
Khi tiến hành khám trong, phải đeo găng tay phẫu thuật vì sự an toàn của nhà lâm sàng cũng như của trẻ. Sự thẳng hàng của răng và khớp cắn của hàm có thể được đánh giá. Cũng có thể quan sát thấy sự mọc răng, khoảng cách và hướng của răng cũng như cấu trúc và tỷ lệ của lưỡi. Có thể khuyến khích cử động của lưỡi bằng cách sử dụng một chiếc kẹo mút và yêu cầu trẻ liếm nó khi bạn đặt ở trên, bên dưới và ở hai bên miệng của trẻ. Hãy chắc chắn để trẻ có kẹo khi bạn hoàn thành bài đánh giá!
Cấu trúc của vòm miệng cứng có thể được kiểm tra bằng cách sử dụng một cây đèn chiếu nhỏ. Bác sĩ lâm sàng cần đặc biệt cảnh giác các dấu hiệu của hở hàm ếch dưới niêm mạc và sự hiện diện của lưỡi gà bị chẻ đôi. Những dấu hiệu này bao gồm biểu hiện màu trắng ở vòm miệng mềm và chỗ lõm ở khu vực đó, có thể cảm nhận được khi sờ vào niêm mạc. Để sờ nắn vòm miệng, hãy đứng phía sau trẻ, tựa đầu vào bạn khi bạn di chuyển ngón tay đeo găng dọc theo đường giữa của vòm miệng từ rìa lợi đến màng mềm. Những phát hiện này cho thấy sự cần thiết phải đánh giá thêm các cấu trúc của cơ hầu. Chức năng của lưỡi gà có thể được quan sát bằng cách yêu cầu trẻ duy trì / a / và sau đó tạo ra các lần lặp lại ngắn của / a / – / a /.
Những đánh giá này khó thực hiện đối với trẻ em dưới 3 tuổi vì trẻ khó chịu khi khám miệng, cũng như trẻ khó bắt chước âm thanh khi ra lệnh. Để giúp trẻ nhỏ khi khám trong miệng, nhà lâm sàng có thể cho trẻ dùng đèn soi trong miệng cha mẹ trước, sau đó chiếu đèn vào tay mình để thấy không đau. Bạn có thể yêu cầu trẻ mở miệng để bạn có thể xem chúng đã ăn gì trong bữa sáng hoặc xem có con voi nào (hà mã, khủng long, yêu tinh) trong đó không. Sử dụng con rối cũng có thể hữu ích; đứa trẻ và con rối có thể thay phiên nhau mở miệng khi đứa trẻ chơi SLP với con rối. Nếu trẻ vẫn từ chối không cho phép khám miệng, tốt nhất là bạn nên tiếp tục việc khác và thử lại khi trẻ hiểu bạn hơn trong quá trình can thiệp.
3) Kiểm tra chức năng vòm họng và cộng hưởng.
Ngay cả khi cấu trúc vòm họng có vẻ bình thường khi kiểm tra, việc đánh giá khả năng sử dụng vòm họng trong các hoạt động nói của trẻ là điều khôn ngoan, vì chức năng của nó là cần thiết để phát âm chính xác âm thanh bằng miệng và mũi. Điều này có thể được thực hiện khá dễ dàng với hai công cụ nhanh chóng và hiệu quả. Bài kiểm tra cấu âm bị chặn Iowa Pressure Articulation Test (IPAT; Morris, Spreistersbach, & Darley, 1961) được phát triển để đánh giá các lỗi lời nói thường liên quan đến chứng suy yếu hầu họng. Quy trình này có thể được sử dụng với trẻ nhỏ từ 24 đến 30 tháng tuổi. Các từ được sử dụng cho thử nghiệm này gồm các âm vị quan trọng để lượng giá chức năng hầu họng. Nhà lâm sàng chỉ cần yêu cầu thân chủ lặp lại các từ và ghi chú xem các phân đoạn được gạch chân có được diễn đạt đúng hay không. Nếu đúng, một đánh đấu đúng được đặt cho mỗi từ. Nếu không, loại lỗi sẽ được ghi lại bằng cách sử dụng kí hiệu mã hóa. Nếu nghe thấy tiếng phát ra từ mũi, ngừng thở, tiếng cọ xát ở hầu họng hoặc tiếng khịt mũi, thì chức năng của vòm có khả năng bị tổn thương. Trong trường hợp này, cần tiến hành thăm khám thêm về nguyên nhân của vấn đề này với sự tư vấn của bác sĩ. Ngay cả khi không tìm thấy khiếm khuyết nào về cấu trúc, một đứa trẻ có lỗi khi diễn đạt biểu thị sự khiếm khuyết vòm hầu họng sẽ cần được điều trị cho những lỗi này, cũng cần thiết như bất kỳ chương trình trị liệu ngôn ngữ nào.
Có thể đánh giá mức độ cảm nhận được giọng nói quá đặc biệt và sự vắng mặt hoặc thay đổi của phụ âm “bị chặn” bằng cách sử dụng các quy trình có trong Đánh giá giọng nói Great Ormond Street (GOS.SP.ASS; Anne, Harding, & Grunwell, 1999), một lượng giá cụ thể được thiết kế để đánh giá tính toàn vẹn của vòm hầu họng. Quy trình khơi gợi câu bao gồm việc yêu cầu trẻ lặp lại các câu với một số lượng âm mũi có kiểm soát. Các câu được giới thiệu bởi Van Demark, Morris và Vandehaar (1979) có thể được sử dụng cho mục đích này. Các câu khác nhau về số lượng âm mũi bao gồm và có thể được sử dụng để xác định xem liệu những âm thanh này có “tràn sang” các từ khác trong câu hay không. Các câu cũng bao gồm các điểm dừng yêu cầu đóng vòm miệng để cấu âm thành công. Những biến dạng không điển hình của những phụ âm này có thể là dấu hiệu của khiếm khuyết vòm hầu họng. Cần có một mức độ phát triển của trẻ khoảng 36 tháng tuổi để thực hiện nhiệm vụ này.
Các lỗi được phiên âm và bất kỳ lỗi phát âm không điển hình nào về chất lượng đều phải nhanh chóng kiểm tra cấu trúc. Nếu không tìm thấy bất thường về cấu trúc, các mục tiêu can thiệp về giọng nói có thể bao gồm tạo sự khác biệt giữa miệng và mũi và tạo ra âm nổ trong lời nói liên tục.
4) Kiểm tra cử động miệng tự ý.
Xem xét hiệu suất cử động miệng trong các hoạt động không phải lời nói có thể hữu ích trong việc quyết định xem việc nói kém có liên quan đến âm sắc kém hay sự kiểm soát tự nguyện của cơ miệng. Các hoạt động có thể được sử dụng trong đánh giá này chủ yếu gồm các vận động miệng với các âm thanh đơn giản như tiếng kêu của các con vật, hay các tạo hình miệng … Hầu hết trẻ em sẽ có thể bắt chước hầu hết các chuyển động này ở mức độ phát triển 36 tháng tuổi. So sánh giữa cử động miệng tự ý và vận động bắt chước có thể hữu ích trong việc xem xét các chẩn đoán khác nhau, và nhà lâm sàng nên cảnh giác với những khác biệt tiềm ẩn.
5) Đánh giá động học âm vị (liên động).
Các hoạt động liên động có thể được sử dụng để quan sát tốc độ, kiểu mẫu và tính nhất quán của việc diễn đạt âm tiết. Bác sĩ lâm sàng có thể ghi nhận độ thành thục và độ chính xác của các âm tiết trong quá trình liên động. Ngoài ra, quy trình liên động có thể được kiểm tra ở trẻ em mẫu giáo bằng cách sử dụng quy trình của Williams và Stackhouse (2000). Trong quy trình này, nhà lâm sàng sẽ hướng dẫn trẻ “xem bạn có thể nói những âm thanh này nhanh như thế nào.” Sau khi diễn đạt và thực hành phát âm nhanh một số âm tiết, trẻ được yêu cầu lặp lại nhanh chóng các âm tiết đơn lẻ, chẳng hạn như / pA // pA // pA /, chuỗi âm tiết / pA / / tA / / kA /. Đối với trẻ nhỏ, độ chính xác (số lượng âm vị đúng) và tính nhất quán của quá trình diễn đạt giữa các mục lặp đi lặp lại có thể là thước đo năng lực với nhiều thông tin hơn (Williams & Stackhouse, 2000). Đối với trẻ lớn hơn, tốc độ là phép đo thường xuyên nhất của hiệu suất liên động (Williams & Stackhouse, 2000) trong trường hợp này, là thời gian cần theo dõi tương ứng tạo ra năm lần lặp lại của chuỗi mục tiêu.
Đối với trẻ lớn hơn, Fletcher (1978) đưa ra tỷ lệ lặp lại trung bình mỗi giây, với độ lệch chuẩn, cho độ tuổi từ 6 đến 13 tuổi.
Trẻ mẫu giáo gặp rất nhiều khó khăn với những nhiệm vụ này có thể cho thấy bằng chứng về các đặc điểm chưa trưởng thành hoặc thiếu tỉnh táo, nhưng tốt nhất là không nên vội vàng kết luận. Với nhóm tuổi này, sự sẵn lòng và động lực có thể có tác động đặc biệt lớn đến hiệu suất. Để tăng động lực này, bạn có thể thử yêu cầu trẻ đóng giả thành đoàn tàu “choo-choo” bằng cách tạo ra âm thanh / pApApApA /, ô tô đua bằng cách tạo ra âm thanh / tAtAtAtA /, v.v. Hãy nhớ rằng, nếu một đứa trẻ thực hiện những nhiệm vụ này như mong đợi, chúng ta có thể kết luận rằng những khó khăn về ngôn ngữ diễn đạt khác không thể do những hạn chế trong cấu trúc hoặc chức năng vận động miệng. Tuy nhiên, nếu trẻ không thực hiện tốt nhiệm vụ này, chúng ta cần cẩn thận trong việc tạo mối liên hệ nhân quả; một đứa trẻ có thể thất bại vì bất kỳ lý do nào mà có thể ít liên quan đến cấu trúc và chức năng vận động miệng. Trong những trường hợp này, nên tiến hành đánh giá liên tục khi nhà lâm sàng hiểu rõ hơn về đứa trẻ.
6) Đánh giá chức năng hô hấp và âm thanh.
Khi thực hiện đánh giá này, nhà lâm sàng lại quan tâm đến việc xác định đơn giản xem liệu các chức năng hô hấp và âm thanh có đủ tối thiểu để hỗ trợ lời nói và ngôn ngữ cơ bản hay không. Chức năng hô hấp có thể được đánh giá bằng cách yêu cầu trẻ phát ra bất kỳ nguyên âm kéo dài nào. Trẻ nhỏ có thể gặp khó khăn trong việc kiên trì thực hiện nhiệm vụ này vì lý do phát triển, hơn là vì chúng không có đủ hỗ trợ thông khí để nói. Nếu trẻ dường như không thể duy trì việc diễn đạt nguyên âm, trẻ có thể được yêu cầu giả làm ca sĩ và giữ một nốt dài trong một bài hát quen thuộc hoặc giả làm tiếng còi của một đoàn tàu đi qua một đường hầm dài. Một đứa trẻ có thể duy trì bất kỳ ngữ âm nào trong thời gian tối thiểu 5 giây có thể được đánh giá là có đủ khả năng hô hấp để nói.
Đánh giá chức năng âm thanh có ba thành phần: âm lượng, cao độ và chất lượng. Khả năng kiểm soát âm lượng có thể được đánh giá bằng cách yêu cầu trẻ phát ra giọng nói rất nhỏ và sau đó nói rất to. Để trẻ giả vờ đang ở trong nhà thờ hoặc thư viện có thể giúp trẻ im lặng. Yêu cầu trẻ giả vờ la hét với một người bạn ở bên kia đường hoặc cổ vũ cho một đội thể thao yêu thích sẽ tạo ra tiếng nói lớn. Trẻ em có thể được yêu cầu thể hiện phạm vi cao độ của mình bằng cách bắt chước nhà lâm sàng, giả vờ như diễn tả một con chuột đang phình to đến kích thước một con gấu, hoặc bằng cách giả vờ làm còi báo động với bác sĩ lâm sàng, người thể hiện các biến thể cao độ trong tiếng kêu của còi báo động. Chất lượng giọng có thể được đánh giá trong bất kỳ hoạt động phát biểu nào, kể cả khi chơi hoặc trò chuyện tự do.
Tổng kết đánh giá vận động miệng.
Đối với đại đa số trẻ em được coi là có khả năng ngôn ngữ diễn đạt hạn chế, kết quả đánh giá ảnh hưởng cấu trúc vận động miệng và chức năng là “không đáng kể”, có nghĩa là không có dấu hiệu cho thấy bất kỳ khía cạnh nào của cơ chế lời nói đang can thiệp vào việc diễn đạt ngôn ngữ. Tuy nhiên, SLP nên biết rằng những vấn đề như vậy thỉnh thoảng vẫn phát sinh; và khi chúng xảy ra, chúng phải được giải quyết về mặt y tế, phẫu thuật hoặc hành vi để đứa trẻ đạt được tiềm năng giao tiếp tối đa của mình.
Đối với một số trẻ, những khiếm khuyết về vận động miệng ngăn cản sự phát triển của lời nói. Trong những trường hợp này, có thể khuyến nghị một phương thức giao tiếp thay thế, chẳng hạn như bộ tổng hợp giọng nói được được đưa vào phần mềm hỗ trợ trên thiết bị di động hoặc bảng giao tiếp bằng chữ cái, ký hiệu hoặc hình ảnh. Hầu hết những đứa trẻ này đều có những hạn chế về thể chất có liên quan đến các bệnh lý cơ thể, chẳng hạn như bại não hoặc rối loạn ăn nuốt nghiêm trọng. Đối với trẻ em bị khiếm khuyết vận động miệng ở mức độ nhẹ, việc đánh giá vận động lời nói có thể giúp xác định các điểm mạnh và nhu cầu vận động miệng, và vận động miệng có thể được giải quyết trong một chương trình can thiệp.
Cũng cần nhớ rằng SLP thường là chuyên gia duy nhất sẽ kiểm tra cơ chế miệng. Ví dụ, chúng ta không thể cho rằng bác sĩ nhi khoa sẽ làm như vậy trước khi được giới thiệu một đứa trẻ đến thăm khám. Bác sĩ nhi khoa và các chuyên gia y tế khác ghi nhận các khiếm khuyết cấu trúc thô nhưng có thể không tìm kiếm dấu hiệu của khe hở dưới niêm mạc hoặc về tính toàn vẹn chức năng của cấu trúc cấu âm.
Việc kiểm tra đó là công việc của SLP, và trừ khi đứa trẻ được biết là mắc một số khuyết tật hoặc hội chứng về răng miệng, nếu không sẽ không có bất kỳ ai khác thực hiện kiểm tra. Ngay cả khi chỉ có 1 trong số 1000 trẻ em bị khiếm khuyết ngôn ngữ được phát hiện có vấn đề về vận động miệng, thì trách nhiệm của chúng ta là nhà lâm sàng xác định trẻ đó.
Nhận thức phi ngôn ngữ
Một phần thông tin cần thiết khác trong lượng giá toàn diện là thước đo nhận thức phi ngôn ngữ, hoặc ước tính khả năng giải quyết vấn đề của trẻ mà không cần dựa vào kỹ năng ngôn ngữ. Các bài kiểm tra nhận thức phi ngôn ngữ thường yêu cầu trẻ hoàn thành các nhiệm vụ thị giác mà không cần phản hồi bằng lời nói (DeThorne & Schaefer, 2004). Nhà tâm lý học là những chuyên gia được đào tạo để đánh giá chính thức các kỹ năng nhận thức phi ngôn ngữ, và thực tiễn là tốt nhất hãy yêu cầu giới thiệu đến nhà tâm lý học khi có lý do để tin rằng kỹ năng nhận thức của trẻ không phù hợp với các bạn cùng lứa tuổi. Khi SLP nghi ngờ sự cần thiết phải đánh giá nhận thức, có các biện pháp không chính thức dựa trên đánh giá trò chơi, nhiệm vụ kiểu Piaget và hiệu suất vẽ, có thể được sử dụng để đánh giá sơ bộ hoạt động phi ngôn ngữ của trẻ. Theo quan điểm của chúng tôi, nhà lâm sàng sẽ có lý khi sử dụng các biện pháp sàng lọc nhận thức không chính thức này nếu không có phương pháp kiểm tra nhận thức chính thức của một nhà tâm lý học. Nhà lâm sàng có thể chỉ cần đánh giá xem đứa trẻ có đang hoạt động ở mức độ tuổi gần hoặc bằng với các nhiệm vụ nhận thức phi ngôn ngữ (Moodie, et al., 2014.)
Chức năng xã hội
Bởi vì giao tiếp là một hoạt động tương tác, chúng ta cần biết điều gì đó về các kỹ năng xã hội của trẻ và về môi trường xã hội mà trẻ hoạt động để hiểu nhu cầu ngôn ngữ của chúng. Chúng tôi muốn nhấn mạnh rằng điều này không có nghĩa là chúng ta đang tìm kiếm ai đó để đổ lỗi cho chứng rối loạn ngôn ngữ của trẻ. Các nhà lâm sàng thường quá nhanh chóng khi kết luận rằng nếu mô hình tương tác giữa cha mẹ / con cái của một gia đình hơi khác với mô hình tương tác trong một gia đình trung lưu điển hình, thì các vấn đề của đứa trẻ là do những mô hình tương tác đó gây ra. Tuy nhiên, điều quan trọng không kém là nhận thức rằng cha mẹ thích ứng để đáp ứng nhu cầu giao tiếp của con cái; vì vậy, những thay đổi trong phong cách tương tác của cha mẹ với trẻ bị rối loạn phát triển có thể là kết quả của sự suy giảm ngôn ngữ của trẻ, chứ không phải là nguyên nhân của nó. Ngoại trừ những trường hợp bị lạm dụng hoặc bỏ rơi quá mức, cha mẹ hầu như không bao giờ là nguyên nhân chính gây khó khăn trong giao tiếp của con họ.
Phần đánh giá này dựa trên những quan sát ban đầu của chúng tôi về việc cha mẹ và con cái tương tác với nhau và từ những cuộc trò chuyện của chúng tôi với phụ huynh như một phần của cuộc phỏng vấn bệnh sử. Khi tập hợp tất cả thông tin này lại với nhau, chúng ta cần đảm bảo rằng chúng ta đã thiết lập:
• Trẻ sử dụng bất kỳ kỹ năng giao tiếp nào mà trẻ có và các vấn đề giao tiếp ảnh hưởng đến sự phát triển kỹ năng sống hàng ngày của trẻ như thế nào.
• Sự điều chỉnh về cảm xúc và hành vi của trẻ.
• Nhận thức của gia đình về các nhu cầu của trẻ và các ưu tiên của họ trong việc đáp ứng các nhu cầu đó.
• Điểm mạnh và nhu cầu của gia đình về sự hỗ trợ từ các đồng nghiệp và chuyên gia trong nhiệm vụ khó khăn là nuôi dạy một đứa trẻ có nhu cầu đặc biệt.
• Sự khác biệt về văn hóa và ngôn ngữ trong nhà có thể ảnh hưởng đến kỹ năng giao tiếp của trẻ hoặc nhận thức của gia đình về chúng.
Các khía cạnh khác của đánh giá môi trường xã hội có thể do nhân viên công tác xã hội thực hiện trong đánh giá đa ngành, bằng cách sử dụng các thang điểm đã công bố hoặc thông qua phỏng vấn. Nếu các dịch vụ công tác xã hội không có sẵn, SLP có thể chỉ cần trao đổi với các thành viên trong gia đình về nhận thức, mối quan tâm, nhu cầu và hy vọng của họ đối với đứa trẻ. Mục đích chính của việc thu thập thông tin này là để gia đình biết rằng họ là những thành viên quan trọng của nhóm, trong việc giúp con họ đạt được mức độ hoạt động tối đa có thể. Không chỉ các chuyên gia mới quyết định đứa trẻ cần học gì và học nó như thế nào; gia đình cần có thông tin quan trọng về những vấn đề này và đặt kế hoạch quản lý. Gia đình cũng có quyền giúp xác định mục tiêu và phương pháp can thiệp nào đáp ứng chặt chẽ nhất nhu cầu của họ cũng như của trẻ, bởi vì để trẻ hoạt động tốt thì gia đình cũng phải hoạt động tốt. Bên cạnh đó, nếu gia đình tham gia tích cực vào quá trình can thiệp thì sẽ có nhiều phạm vi hơn để tổng quát hóa các mục tiêu trị liệu sang môi trường hàng ngày.
Các nhiệm vụ được nêu trong IDEA năm 2004, nhấn mạnh sự cần thiết của sự can thiệp lấy gia đình làm trung tâm cho trẻ nhỏ. Nhưng tất cả các gia đình đều đáng được xem xét như nhau, bất kể con họ ở độ tuổi nào. SLP có trách nhiệm thiết lập một bầu không khí trong đó gia đình cảm thấy rằng họ là đối tác trong sự tiến bộ của trẻ. Một số bảng câu hỏi và công cụ phỏng vấn đã được phát triển để hỗ trợ việc đánh giá môi trường xã hội. Chúng bao gồm Quan sát tại nhà để Đo lường Môi trường (Caldwell & Bradley, 2003), Đo lường Đánh giá Gia đình-III (Skinner, Steinhauer, & Santa-Barbara, 1995), và Phỏng vấn Homelife (Leventhal, Selner-O’Hagan, Brooks-Gunn, Bingenheimer và Earls, 2004).
Ngoài ra, có thể hữu ích nếu nhận được một số dấu hiệu về các tương tác xã hội và trải nghiệm xã hội hàng ngày của trẻ. Một số công cụ tiêu chuẩn hóa có sẵn để thu thập loại thông tin này. Thang đo hành vi thích ứng Vineland-II (Sparrow, Cicchetti, & Balla, 2005) là một công cụ được xây dựng đặc biệt tốt, sử dụng định dạng phỏng vấn có cấu trúc và cung cấp các tiêu chuẩn cho các nhóm tuổi từ trẻ sơ sinh đến thanh thiếu niên và từ dân số phổ thông, cũng như dân số khuyết tật. Nhà lâm sàng có thể thực hiện đánh giá này với sự đào tạo được cung cấp trong sổ tay hướng dẫn. Trong đánh giá đa ngành, nhân viên xã hội, nhà giáo dục đặc biệt hoặc chuyên gia sức khỏe tâm thần có thể thực hiện đánh giá này. Một số công cụ bổ sung đã được phát triển gần đây để hỗ trợ đánh giá các kỹ năng giao tiếp xã hội, bao gồm CCC-2 US Edition (Bishop, 2006), Social Responsiveness Scale-Second Edition (SRS-2; Constantino, 2012), Điểm mạnh và khó khăn Bảng câu hỏi (SDQ; Goodman, 1997), Bảng câu hỏi giao tiếp xã hội (Rutter, Bailey, & Lord, 2003), và Kiểm kê sử dụng ngôn ngữ (O’Neill, 2007). Một số công cụ này coi sự thay đổi là bình thường trong hành vi xã hội (SDQ, SRS-2), trong khi những công cụ khác xem xét cụ thể về các hành vi xã hội không điển hình có thể là dấu hiệu của ASD (CCC-2 U.S. Edition, SDQ).
Đánh giá tình trạng cảm xúc có thể cần sự tham gia của nhân viên xã hội, nhà tâm lý học hoặc bác sĩ tâm thần. SLP có thể giới thiệu những chuyên gia này khi sự điều chỉnh hành vi và cảm xúc của trẻ, như được quan sát thấy trong quá trình thực hiện các nhiệm vụ lượng giá hoặc được báo cáo bởi người giới thiệu, dường như gây ra vấn đề hoặc cản trở giao tiếp thành công. Khi đưa ra những nhận xét này, điều khôn ngoan là hãy nhớ rằng không có khả năng giao tiếp là một tình trạng rất khó chịu. Sự phát triển của các hành vi không tốt thường là kết quả của việc không thể bày tỏ mong muốn và nhu cầu. Mặc dù việc đánh giá các khía cạnh cảm xúc và hành vi của chứng rối loạn ngôn ngữ là quan trọng trong việc lập kế hoạch khắc phục và phát triển kế hoạch phục vụ gia đình, nhưng một lần nữa chúng ta cần phải cẩn thận khi đi đến kết luận và cẩn thận để không nhầm lẫn giữa nguyên nhân và kết quả. Rối loạn ngôn ngữ của trẻ có thể là kết quả của rối loạn cảm xúc. Điều này đặc biệt đúng trong các trường hợp câm có chọn lọc, khi trẻ từ chối nói trong một số tình huống nhất định, mặc dù chúng nói với người khác (Muris & Ollendick, 2015; Shu-Lan Hung, Spencer, & Dronamraju, 2012). Nhưng ít nhất có khả năng là những khó khăn trong giao tiếp đã gây ra rối loạn hành vi hoặc cảm xúc được quan sát thấy ở một đứa trẻ khiếm khuyết về ngôn ngữ.
Điều quan trọng cần ghi nhớ là đánh giá vai trò của sự khác biệt về văn hóa và ngôn ngữ bao gồm việc phỏng vấn những người chăm sóc về kỳ vọng của họ đối với giao tiếp, và phong cách giao tiếp của chính họ. Trong một số trường hợp, có thể cần một thông dịch viên nói ngôn ngữ của gia đình.